Akut Miyokard infarktüsünde Trombolitik Tedavi
Kaynak: http://www.tkd.org.tr/kilavuz/k01.htm
- Giriş
- Trombolitik ílaçlar
- Trombolitik Tedavi Endikasyonları
- Trombolitik Tedavi Kontrendikasyonları
- Trombolitik ílaç Seçimi
- Trombolitik Tedavi Komplikasyonları ve Tedavileri
- Özet
- Kaynakça
GİRİŞ
Akut miyokard infarktüsü (AMİ)’nden sorumlu olan patolojinin, çoğunlukla çatlamış bir aterosklerotik plakta trombüs gelişmesinin olduğu ve bunun arteri tıkayarak nekroza yolaçtığı gösterilmiştir. Bazı hastalarda spontan pıhtı eritici mekanizmalarla bu trombüz eriyebilir. Eğer pıhtının erimesi çok kısa zaman içinde olursa, oluşacak infarktüs alanı küçük olur ve ventrikül fonksiyonalrı bozulmadan veya çok az etkilenerek kalır (1). Önceleri bu sürenin 6 saatten az olması gerektiği düşünülmekle birlikte, son çalışmalarla yararlılığın azalarak 12 saate kadar olan pıhtı erimelerinde de devam ettiği görülmüştür. Trombüs eritici ilaçlar ile pıhtıyı eritmek (trombolitik tedavi), son yıllarda AMİ tedavisindeki en çarpıcı gelişmelerden biri olarak tıpta yerini almış bulunmaktadır. Önceleri trombolitik ilaçlar intrakoroner olarak verilirken, IV olarak da yaklaşık oranlarda aynı etkiyi gösterdiği ve reperfüzyonu sağladığı gösterilmiştir. Ayrıca IV yoldan vermenin, intrakoroner olarak vermeye oranla çok daha kolay olması ve tedaviye hemen başlanabilmesi, tedavide çok önemli olan zaman faktörünü en iyi şekilde değerlendirmeye olanak vermiştir.
AMİ’ünde uygulanan trombolitik tedavinin mortalitede, geleneksel tedavi ile elde edilene ek olarak %20-25 civarında azalma sağladığı birçok kontrollü çalışmalarla gösterilmiştir. Çeşitli trombolitik ilaçların lokal ve sistemik yan etkileri olmakla birlikte, yararları dikkate alındığında, kabul edilebilir bir yan etki beklentisi ile uygulanmaları sözkonusudur. Amaç, AMİ’lü hastalara ilk saatlerde trombolitik tedaviye başlayabilmek için gerekli bilgilendirmeyi ve sağlık organizasyonunu sağlamaktır. Bugün için gelişmiş ve sağlık organizasyonu üst düzeyde olan ülkelerde bile trombolitik tedavi, uygulama endikasyonu olan hastaların ancak 1/3 kadarında yapılabilmektedir. Ülkemizde de uygulanmasında sakınca olmayan tüm AMİ’lü hastalara bilinçli bir şekilde, mümkün olduğunca kısa sürede trombolitik tedavi verilebilmelidir. Bu uygulamaya yardımcı olmak üzere, Türk Kardiyoloji Derneği AMİ’ünde trombolitik tedavi ilkelerini belirleyen bu kılavuzu hazırlamıştır.
AMİ seyrinde erken olarak verilen
asetilisilik asidin (aspirin, ASA) mortaliteyi tek başına %23’e varan
bir oranda azalttığı, ayrıca trombolitik tedavi ile birlikte verildiğinde
bu oranın %40’lara kadar çıktığı gösterilmiştir (2). Bu nedenle,
eğer kesin bir kontrendikasyon yoksa, trombolitik ilaçlar
verilecek olsun veya olmasın, hastalara
hemen aspirin verilmelidir.
TROMBOLİTİK İLAÇLAR
Bugün elde bulunan trombolitik ilaçlar şunlardır:
- Streptokinaz (SK)
- "Anizole Plazminojen Streptokinaz Aktivatör Kompleksi”: APSAC
- Doku plazminojen aktivatörü: t-PA
- Ürokinaz
- Proürokinaz, scu-PA
Bunların dışında, daha birçok ilaç geliştirilme aşamalarında olup, ideal trombolitik ilacı bulma çalışmaları sürmektedir.
Streptokinaz (SK) beta hemolitik kültğrlerinden elde edilen tek zincirli bir polipeptittir. Plazminojen ile kompleks oluşturarak diğer plazminojen moleküllerini aktive eder. SK-plazminojen kompleksi bugün in vitro olarak elde edilmekte (APSAC) ve enzimatik özelliklerinde stabilite sağlandığı bilinmektedir. SK infüzyonu sırasında bazı hastalarda geçici hipotansiyon görülür. Ayrıca, çok az sayıda hastada ciddi allerjik reaksiyonlara sebep olabilir. SK’dan 4-7 gün sonra, ASO (Antistreptolizin O) antikor titrasyonu artar ve bu daha sonra verilebilecek SK’ı nötralize edecek düzeylere ulaşır. Antikorlar birkaç yıl yüksek düzeyli olarak kalır. Bu nedenle pratik olarak, SK yapılan bir hastaya, daha sonraki AMİ tablolarında, diğer trombolitik ilaçlar verilmelidir.
APSAC da, SK gibi, fibrine spesifik trombolitik ajan değildir veallerjik reaksiyon ve hipotansiyona sebep olabilir. ASO antikor titrasyonunu da yükseltir. Avantajı, çok kısa süre içinde bolus şeklinde verilebilmesidir.
Doku plazminojen aktivatörü (t-PA), başta endotel olmak üzere, doğal olarak birçok doku tarafından oluşturulan bir enzimdir. t-PA da rekombinan DNA tekniği ile sentetik olarak elde edilmektedir. Ürokinaz gibi, peptid bağını ayorarak plazminojeni aktiv eeder. T-PA molekülünün fibrin için özgün bir bağlanma yerinin olması, özellikle trombüs içindeki fibrine tutunması, sistemik bir plasminojen aktivasyonunun çok daha az olmasını sağlar. Bir başka deyişle, fibrine spesifik bir trombolitik ilaçtır. Bununla birlikte t-PA, klinikte kullanılan dozlarda verildiğinde bir miktar sistemik plazminojen aktivasyonu olabileceğini de akılda tutmak gerekir.
Ürokinaz ise gerçek bir enzimdir. Önceleri idrardan elde edilirken, daha sonraları renal parenkim hücrelerinden elde edilmiştir ve son zamanlarda rekombinan DNA teknolojisi ile de üretilmektedir. Doğrudan plazminojen üzerindeki özgül peptid bağlarını ayırarak plazminojenin aktif şekli olan plazmine dönüştürür. Ürokinaz antijenik özellik göstermez.
Günümüzde yaygın olarak kullanılabilen trombolitik ilaçlar SK ve t-PA’dır. İntrakoroner trombolitik tedavinin IV yola oranla belirgin bir avantajı yoktur. İnvaziv girişim sırasında trombolitik tedavi endikasyonunun ortaya çıkması durumunda intrakoroner yolla trombolitik tedavi uygulanabilir.
Plasebo, SK ve t-PA ile yapılan çalışmalarda koroner reperfüzyon oranında farklılıklar dikkati çekmiştir. Toplu sonuçlara göre, trombolitik tedaviden 90 dakika sonra erken reperfüzyoni anjiografik olarak plasebo ile %21, SK ile %51, t-PA ile %70 ve akselere t-PA yöntemi ile %84 olarak saptanmıştır (3). Diğer trombolitik ajanlarla (APSAC, ürokinaz) elde edilen sonuçlar, SK ve t-PA ile elde edilenlerin arasında bir yerdedir. İlk 90 dakika içinde görülen reperfüzyon farkı, 3 saatten sonra kaybolmakla birlikte, erken reperfüzyonun yararı çok önemlidir.
SK ve t-PA’nın mortalite üzerine olan
etkisini araştıran büyük çaplı önceki 2 çalışmada (GISSI-II ve
ISIS-III) mortalite üzerine anlamlı bir fark gösterilemezken, daha
sonra yapılan GUSTO-I çalışmasında, t-PA’nın hızlı şekilde ve
IV heparin ile birlikte verildiği grupta, mortalitenin az fakat, anlamlı
derecede daha iyi olduğu gösterilmiştir (4,5,6). Ancak
bugüne kadar yapılan çalışmaların ortak sonucu hangi trombolitik ilaç
seçilirse seçilsin, asıl yararın ilacın erken verilmesine bağlı
olduğudur.
TROMBOLİTİK TEDAVİ ENDİKASYONLARI
- AMİ düşündüren göğüs ağrısı ile birlikte EKG’de en az 2 komşu derivasyonda 1 mm üstünde ST yükselmesi gösteren ve ilk 12 saat içinde başvuran tüm hastalara trombolitik ilaç verilmelidir.
- 12 saatten sonra başvuran veya ilk 12 saatlik süreden sonraki dönemde iskeminin varlığını gösteren göğüs ağrısı; ayrıca akut reinfraktüs bulgusu varsa, geç dönemde de olsa trombolitik tedavi uygulanmalıdır.
- Bunların yanında invaziv tanı ve tedavi yapılamayan fakat AMİ’ne bağlı kardiyojenik şok tablosu içindeki hastalara, AMİ’ne uyan göğüs ağrısı ile birlikte, yeni geliştiği düşünülen sol dal bloklu hastalara da trombolitik tedavi verilmelidir.
İleri yaş (>75), kontrol altında hipertansiyon, travmatik olmayan kalb-akciğer canlandırması (CPR) da bugün artık trombolitik tedavi için kontrendikasyon oluşturmamaktadır.
Diğer taraftan, ST çökmesi
ile birlikte olan göğüs ağrılarında trombolitik tedavi endikasyonu
yoktur.
TROMBOLİTİK TEDAVİ KONTRENDİKASYONLARI
(mutlak)
- Aktif iç organ kanaması
- Aort diseksiyonu şüphesi
- Uzun sürmüş veya travmatik kalb-akciğer canlandırması (CPR)
- Yeni kafa travması, nörovasküler cerrahi (son 2 ay içinde)
- İntrakraniyal tümör, arterio-venöz malformasyon veya anevrizma
- Hemorajik serebro-vasküler olay öyküsü
- Hemorajik oftalmopati
- Gebelik
- Trombolitik ajana allerjik reaksiyon
- Tedaviye rağmen kontrol altına alınamayan hipertansiyon (>200/120 mmHg)
- Ağır karaciğer veya böbrek yetersizliği
- Kanama diyatezi veya antikoagülan kullanımı
- Akut perikardit veya perikard frotmanı
TROMBOLİTİK TEDAVİ KONTRENDİKASYONLARI (göreceli)
(Bu grupta, trombolitik tedavinin yarar ve zarar değerlendirmesi her hasta için özel yapılmalıdır).
- Yakında (2-6 hafta) travma veya cerrahi girişim
- Kontrol altına alınamamış kronik "ciddi” hipertansiyon öyküsü
- Aktif peptik ülser
- Serebrovasküler olay hikayesi
İLAÇLARA ÖZEL KONTRENDİKASYONLAR
Sk veya APSAC dan biri kullanıldığında, 2 gün ile 1 yıl içinde her ikisi de tekrar kullanılmamalıdır. Bu süre 4 yıla kadar çıkarılabilir. Hem ilaç daha az etkili olur hem de allerjik reaksiyon potansiyeli vardır. Bu durumlarda t-PA veya ürokinaz tercih edilmelidir. Hipotansif durumlarda, (SK hipotansiyonu kötüleştirdiği için) diğerleri tercih edilmelidir.
TROMBOLİTİK İLAÇ SEÇİMİ
APSAC ve ürokinaz ile büyük sayıda hasta grubunda yapılan karşılaştırmalı sonuçlar yoktur. TROMBOLİTİK İLAÇLARIN DOZ VE VERİLME BİÇİMLERİ Tedaviye başlamadan önce, tanı ve kontrendikasyonlar süratle değerlendirilmeli, koroner spazmı ekarte edilmelidir. İki ayrı venöz damar yolu açılmalıdır. Kan grubu, enzimler, kan sayımı ve koagülasyon testleri (pıhtılaşma zamanı, aPTT) için kan alınmalıdır. Hasta geldiğinde ilk tedavi olarak 300 mg çabuk eriyen (solubl) aspirin çiğnemeli, daha sonrası için de günde 100-300 mg idame tedavisi sürdürülmelidir. Streptokinaz Tedavisi 1.5 milyon Ü SK, 100 ml serum fizyolojik veya %5 dekstroz içinde eritilmeli ve bu miktar infüzyon pompası ile 30-60 dakikada verilmelidir. Hızlı verilmesi, reperfüzyon olasılığını arttırmakla birlikte, hipotansiyon riskini de yükseltir. Aynı venöz yoldan başka hiçbir ilaç verilmemelidir. SK verilmesi sırasında kan basıncı özellikle izlenmeli, hipotansiyon olduğu takdirde infüzyon hızı %25-50 azaltılmalı, kan basıncı 90 mmHg altına inerse, ilaç kesilerek gerekiyorsa sadece serum fizyolojik verilmelidir. İntrakoroner olarak vermek gerektiğinde, 50.000 Ü bolus ve 200.000 Ü yarım saat içinde perfüzyon şeklinde toplam 250.000 Ü verilir. Çalışmalar, SK ile birlikte heparin verilmesinin tedaviye önemli bir katkısının olmadığını göstermiştir. Ancak özel endikasyon varsa heparin verilebilir. AMİ tedavisinde SK ile birlikte, nitrogliserin, IV beta bloker ve ACE inhibitörleri de verilebilir. Fakat, bu ilaçlar hipotansiyon riskini arttırabilecekleri için hipertansiyon ve kalp yetmezliği bulunmayan vakalarda, SK infüzyonu bittikten sonra ve kan basıncı stabil olunca verilmelidir.
t-PA Tedavisi GUSTO-I çalışmasının verileri ışığında, hızlandırılmış t-PA tedavisi uygulanmalıdır. Buna göre 10 mg t-PA (2 şişe) beraberinde olan 100 ml (2 şişe) steril su ile çalkalanmadan yavaşça eritilerek hazırlanır. Böylece hazırlanan ilacın 1 ml’sinde 1 mg t-PA vardır. |
İlk olarak 15 mg t-PA IV bolus olarak verilir. |
| t-PA tedavisi ile birlikte hemen başlangıçta ayrı bir venadan 5000 Ü heparin
bolüsü yapılmalı ve ortalama saatte 1000 Ü infüzyon şeklinde en az 48 saat devam
etmelidir. İnfüzyon hızı, pıhtılaşma testleri ile, bazal değerlerinin 2 katı
civarından olacak şekilde ayarlanmalıdır. APSAC Tedavisi 30 ünite (= 30 mg), 5 dakika içinde IV uygulanır. Ürokinaz Tedavisi 1.5 milyon Ü bolus olarak, ve diğer 1.5 milyon Ü 1.5 saat içinde verilir. TROMBOLİTİK TEDAVİ SONRASI ERKEN TAKİP
Trombolitik tedavinin akut fazından sonra tedaviye oral antikoagülan ile devam etmenin herhangi bir klinik yararı gösterilememiştir. Genel olarak oral antikoagülanlar yüksek tromboemboli riski nedeni ile kronik antikoagülan gereken hastalarda kullanılmalıdır (geniş anterior Mİ, mural trombüs, atriyal fibrilasyon, ağır sol ventrikül fonksiyon bozukluğu ... gibi). REPERFÜZYON KRİTERLERİ: Reperfüzyon olduğunu anjiyografi dışındaki yöntemlerle kesin olarak anlamak mümkün olmamakla birlikte aşağıdaki ipuçları bilgi verir.
|
TROMBOLİTİK TEDAVİ KOMPLİKASYONLARI VE TEDAVİLERİ
Hipotansiyon:
SK tedavisi sırasında görülebilir. İnfüzyon hızının azaltılması veya kesilmesi, gerekirse serum fizyolojik verilmesi ile tedavi edilir. Kan basıncı yükseldikten sonra trombolitik tedaviye devam edilebilir.
Kanama:
Hafif ve yüzeyel kanamalar, damar üzerine baskı uygulanarak durdurulabilir. Büyük ve önemli kanamalarda trombolitik ve antikoagülan ilaçlar kesilmeli, damar üzerine baskı yapılıp, volüm genişletici sıvılar ve gerekirse kan verilmelidir. Bu arada pıhtılaşma testleri için sitratlı kan alınır, fibrinojen düzeyine bakılır. Kanama devam ediyorsa 10 Ü kriyopresipitat (ülkemizde bulunması çok zor) veya eşdeğeri olarak 1-2 Ü antihemofilik globulin ve/veya 2-6 Ü taze donmuş plazma (TDP verilir. Kanama zamanı uzunsa (9 dakika üzerinde) trombosit süspansiyonu, 9 dakika altında ise, kanama devam ediyor ve intrakraniyal kanama varsa, antifibrinolitik ilaçlar (epsilon aminokaproik asit=epsamin, tranexamic asit= transamine) kullanılmalıdır.
Ateş:
Antipiretik (ör: parasetamol) ile tedavi edilir.
Allerjik reaksiyonlar:
Bilinen şekilde tedavi edilir.
Reperfüzyon aritmileri:
Genellikle geçicidir ve
tedavi gerektirmezler. Ancak, hemodinamik bozukluk sebebi olurlar, sık ve
tehlikeli hal alırlarsa, AMİ seyrinde olduğu gibi, bilinen şekilde
tedavi edilirler.
Özet Bugün için eldeki verilerin ışığında, her AMİ hastası trombolitik tedavi için değerlendirilmeli ve kontrendikasyon yoksa, mümkün olan en kısa zamanda trombolitik tedavi verilmelidir. Ayrıca bu arada, çok erken dönemde, trombolitik ilaç verilsin veya verilmesin aspirin mutlaka verilmelidir. Son yıllarda AMİ tedavisinde ilk tedavi aracı olarak (primer) balon anjiyoplasti (PTCA) yöntemi de uygulanmakta ve başarılı sonuçlar alınmaktadır. Devamlı hazır laboratuvar ve ekibi gerektiren primer PTCA yöntemi, trombolitik tedaviye ciddi bir alternatif olarak görülmektedir. Aşağıdaki tedavi şeması, bu konudaki yaklaşımı özetlemektedir (14). |
|
Şema |
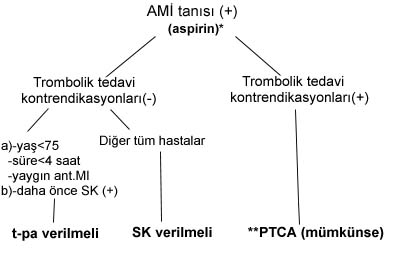 |
| * = Kontrendikasyon yoksa |
| ** = AMİ’nde PTCA, trombolitik tedavinin sakıncalı olduğu veya
yapılamadığı durumlar dışında, ilk tedavi yolu olarak da seçilebilir. |
