C) Kronik Koroner Kalp Hastalığı
I. Stabil Angina Pektoris
Tanım ve Fizyopatoloji
"Angina pektoris" terimi miyokard iskemisine bağlı semptomları tanımlamak için kullanılmaktadır. Anginanın sıklığı, şiddeti ve süresinde önemli değişiklikler olmaksızın haftalarca aynı karakterde ortaya çıkması durumunda bu tablo "stabil angina = kararlı angina" olarak adlandırılır. Özellikle miyokard oksijen tüketiminin arttığı durumlarda ortaya çıkar. Çevresel ve emosyonel faktörlere bağlı olarak stabil anginada da bazen semptom karakterinde değişiklik olabilir.
Miyokard iskemisi atakları bazan ağrısız olabilir. Bu durum "sessiz iskemi " olarak adlandırılır. Bazı kişilerde iskemi atakları her zaman sessiz olabilirken, aynı kişide anginalı ve sessiz iskemi atakları birlikte de bulunabilir.
Angina pektoris miyokard perfüzyonu ve miyokardın oksijen gereksinimi arasında dengesizlik olduğunda ortaya çıkar. Buna çoğu kez koroner arterlerin ateromatöz daralmaları neden olur. Koroner kan akımının miyokardın egzersiz veya stresle artan oksijen gereksinimini karşılayamaması için koroner arterlerdeki daralmanın en az %50-70 olması gerektiği kabul edilmektedir.Bununla beraber darlığın klinik önemi lumen çapı yanında darlık sayısı ve uzunluğu ile de ilgilidir.Ayrıca özellikle egzantrik darlıklarda lumen çapı sabit olmayıp, koroner tonusundaki değişikliklerden etkilenebilir.
Doğal Gidiş ve Prognoz
Stabil anginalı hastaların çoğunda prognoz iyidir. Ölümcül olmayan Mİ yılda %2-3, mortalite %2-3 düzeylerindedir (45). Doğal gidiş yoğun risk faktörü modifikasyonu ve yüksek riskli hastalarda revaskülarizasyonla değiştirilebilir. Stabil anginalılarda koroner ateroskleroz çoğu kez yavaş ilerler. Anjiyografik olarak kompleks plaklarda ilerleme olmayanlara göre daha hızlıdır. Ancak hızlı ilerleyiş gösterecek plakların anjiyografik tanı şansı yüksek değildir. Darlık derecesi ile gelişecek kardiyak olaylar arasında da ilişki yoktur (46). Anjiyografiden sonraki 26 ay içinde Mİ geçiren hastaların %52'sinde ilk lezyonun <%20 ve %78'inde <%50 olduğu görülmüştür (47). Başka bir çalışmada anjiyoplasti kararı alınan hastalarda ortalama 73 ay sonra tekrarlanan anjiyografilerde hedef lezyonlardaki ilerleyişin diğerlerinden fazla olmadığı bildirilmiştir (48).
Stabil anginalı hastalar değerlendirilirken revaskülarizasyondan yarar görecek yüksek riskli hastaların tanınması çok önemlidir. Randomize kontrollü çalışmalarda kötü sol ventrikül fonksiyonu, sol ana koroner arter hastalığı, üç damar hastalığı, proksimal LAD hastalığının önemli kötü prognoz göstergeleri olduğu, ciddi angina tanımlayan veya fonksiyonel testlerle iskemi çok kolay uyarılabilen kişilerde de medikal tedavi ile prognozun kötü olduğu ve revaskülarizasyonla iyileştirilebileceği gösterilmiştir (43, 49,50).
Tanı
Stabil angina tanısında dikkatle alınmış anamnez çok önemli bilgiler verir. Ağrının yerleşim yeri, egzersizle ilişkisi, süresi, karakteri araştırılmalıdır.
Yerleşim yeri: Ağrı çoğu kez retrosternal bölgede başlayıp her iki hemitoraksa, özellikle sol kol olmak üzere her iki kola, çeneye ve sırta, bazan göğüs,epigastrium, sırt veya kolda başlayıp göğüs ortasına yayılabilir.
Egzersizle ilişkisi: Angina vakaların çoğunda egzersiz gibi miyokardın oksijen tüketimini artıran etkenlerle uyarılır ve istirahatle geçer. Emosyonel durum da ağrıya neden olabilir. Istirahatte ağrı oluştuğunda koroner arter tonusu değişiklikleri, aritmiler veya kararsız angina söz konusu olabilir.
Karakteri: Angina genellikle ağrı, bazen baskı hissi, boğulma, tıkanma şeklinde tanımlanır. Şiddeti değişik olabilir.
Süre: Egzersizle oluşan ağrı istirahatle 1-3 dakikada geçer. Ağır egzersiz sonrası veya stresle oluşmuşsa daha uzun sürebilir.
Yukarıdaki özelliklerin varlığında stabil angina tanısı kolaydır. Ancak bazan semptomların ayırıcı tanısı gerekir. Gastroözofajiyal reflü, özofagus spazmı, peptik ülser, safra taşı, kas-iskelet sistemi hastalıkları, anksiyete ile ilgili non-spesifik göğüs ağrıları ayırıcı tanıda ilk akla gelecek kalp dışı ağrı nedenleridir.
Angina sınıflaması
Kanada Kalp Derneği (CCS) sınıflamasına göre angina aşağıdaki şekilde derecelendirilir.
Sınıf I: Yürüyüş.merdiven çıkma gibi günlük fiziksel aktiviteler anginaya neden olmaz. Ağır aktivitelerde angina ortaya çıkar.
Sınıf II: Günlük aktivitelerde hafif kısıtlanma vardır. Hızlı yürüyüş veya merdiven çıkma, yokuş çıkma, yemek sonrası, rüzgar veya soğukta yürüme veya yokuş çıkma, emosyonel durumlarda veya sadece uykudan uyandıktan sonraki birkaç saat içindeki günlük etkinliklerde ağrı oluşmaktadır. Normal hızda veya normal koşullarda 200 metreden fazla yürüyüş veya bir kattan daha fazla merdiven semptomsuz çıkılabilmektedir.
Sınıf III: Günlük fiziksel etkinliklerde belirgin kısıtlanma vardır. Normal hızda ve normal koşullarda 100-200 metre yürüyüş ve bir kat merdiven çıkışta semptom oluşmaktadır.
Sınıf IV: En ufak fizik etkinlikte, bazan istirahatte de semptom ortaya çıkabilmektedir.
Fizik Bulgular: Hastalar ağrı sırasında endişeli soluk görünümlü, terli olabilir. Ancak anginaya ait bir fizik muayene bulgusu yoktur. Geçici mitral yetmezliği üfürümü, 3. veya 4. kalp sesi, aort darlığı, hipertrofik kardiyomiyopatinin angina nedeni olduğu durumlarda bunlara has üfürümler duyulabilir.
İstirahat EKG: Göğüs ağrısı tanımlayan her hastaya EKG çekilmelidir. Çoğu kez EKG normaldir. Ağrı sırasında iskemiye ait ST değişiklikleri, eski MI varsa buna ait bulgular saptanabilir. Istirahat EKG değişiklikleri olan KAH'da prognoz daha kötüdür.
KAH Tanı ve Değerlendirilmesinde Fonksiyonel Testler
a) Egzersiz elektrokardiyografisi: Egzersiz için bisiklet ergometre veya tredmil (koşubandı) kullanılabilir. Ülkemizde bisiklet kullanma alışkanlığı yaygın olmadığından koşubandı yeterli egzersiz düzeylerine ulaşma ve testin tanı değerini artırmak için daha uygundur.
Egzersiz sırasında herhangi bir derivasyonda 1 mm'den fazla horizontal veya aşağı eğimli ST çökmesi iskemi yönünden pozitif olarak kabul edilir. ST değişikliklerinin kalp hızı ile ilişkisinin ST kalp hızı eğimi ve ST- toparlanma indeksi ile araştırılması daha güvenilir bir yöntemdir. Egzersiz EKG'de saptanan ST çökmelerinin yeri hasta damarı göstermez.
Egzersiz EKG'nin tanı değerini arttırmak için EKG'ler deneyimli kişilerce ve klinik bilgilerin ışığında yorumlanmalı, EKG'de yalancı pozitifliğe neden olabilecek ilaç veya durumlar araştırılmalıdır. Egzersiz sırasında filtre edilmiş EKG'lerde saptanan, egzersiz bitiminde, filtre edilmemiş EKG'lerde görülmeyen, dinlenme döneminde 1 dakikadan önce kaybolan, kadınlarda yalnız inferior bölgeyi gören derivasyonlarda saptanan ST çökmelerinin yalancı pozitif olma şansı yüksektir (51). Yeterli egzersiz yapılabilir ve deneyimli kişilerce yorumlanırsa egzersiz EKG'nin iskemi saptamada duyarlılığı %70, özgüllüğü %80 düzeylerindedir. Test öncesi KAH olasılığı düşük kişilerde egzersiz EKG'nin tanı değeri düşüktür. Bu nedenle asemptomatik kişilerde tarama testi olarak önerilmemelidir.
Egzersiz testi sırasında bazı bulguların ortaya çıkışı kötü prognoz göstergesidir.
- Düşük iş yükünde (<6 MET) veya düşük egzersiz nabzında (<120/dk) semptom ve/veya ST çökmesi
- 2 mm'den fazla ST segment çökmesi
- ST çökmelerinin 5'den fazla derivasyonda görülmesi
- ST çökmelerinin dinlenme döneminde 5 dk'dan fazla sürmesi
- Egzersiz sırasında iş yükü artarken nabız sayısında düşme
- Egzersiz sırasında arter basıncında 10 mm veya fazla düşme
b) Ambulatuar EKG: Stabil angina tanısında nadiren ezgersiz EKG ile elde edilene ek yarar sağlar. Holter izleme sırasında saptanan ST çökmelerinin KAH tanısında duyarlılık ve özgüllüğü egzersiz EKG'dekinden düşüktür.
c) Miyokard perfüzyon sintigrafisi (MPS): Çoğukez fizik egzersizle, yeterli egzersiz yapamayanlarda dipiridamol ve dobutamin gibi farmakolojik stres ajanlarıyla uygulanır. En sık kullanılan izotoplar talyum 201 ve teknisyuma bağlanan sestamibi ve tetrofosmin gibi ajanlardır. MPS'nin KAH tanısında duyarlılık ve özgüllüğü %90 düzeylerindedir. Tanı değeri egzersiz EKG'den fazla olup ayrıca iskemiyi lokalize etmek de mümkündür (52). Görüntülerin yorumlanmasında deneyim, MPS 'nin tanı değerini arttıracaktır.
MPS'de saptanan birden fazla damar bölgesinde defekt, akciğer/kalp talyum oranı artışı, geçici sol ventrikül dilatasyonu gibi bulgular yüksek riskli hastaların tanınmasında özgüllüğü çok yüksek parametrelerdir.
d) Stres ekokardiyografisi: İstirahatte yapılan ekokardiyografi kalp boşluklarının genişliği, duvar hareket bozuklukları ve ejeksiyon fraksiyonunu (EF) saptayarak indirekt olarak KAH tanısına yardımcı olur. Ayrıca kapak hastalığı, hipertrofik kardiyomiyopati gibi anginaya neden olabilecek diğer durumların dışlanmasını sağlar.
Fizik egzersiz eşliğinde uygulanan stres ekokardiyografisi iskemi lokalizasyonunu da gösterme amacıyla kullanılabilir, ancak pratik değildir. Dipiridamol, dobutamin, adenozin gibi ajanlar farmakolojik stres amacıyla kullanılmaktadır. Günümüzde ençok tercih edilen ajan dobutamindir. Dobutamin stres ekokardiyografisi, KAH tanısı yanında miyokard canlılığını gösterme amacıyla da kullanılmaktadır. Maliyeti MPS'e göre daha düşüktür. Stres ekokardiyografisinin iskemi saptamada duyarlılık ve özgüllüğünün MPS'e eşdeğer olduğu bildirilmektedir (53). Stresle oluşacak duvar hareket bozukluklarını belirleme görüntülerin değerlendirilmesinde deneyim gerektirir. Ayrıca kullanılacak cihazların stres ekokardiyografisi için optimal özelliklere sahip olması da önemlidir.
e) Stres radyonüklid anjiyografi: Teknisyumla işaretlenen eritrositler kullanılarak ventrikül fonksiyonlarını değerlendiren istirahat radyonüklid anjiyografi ejeksiyon fraksiyonu ölçümünde en hassas tekniktir. Fizik egzersiz ve farmakolojik stres eşliğinde uygulanabilen stres radyonüklid anjiyografi de, stres ekokardiyografisi gibi, duvar hareket bozukluklarını ve EF değişikliklerini gösterek KAH tanısını koydurabilir. Ancak bazı teknik kısıtlılıkları olup, tanıda yaygın olarak kullanılmamaktadır.
Angina Pektoris Tanısı ve Değerlendirilmesinde Seçilecek İncelemeler
Hastaların önemli bir bölümünde tipik angina pektoris hikayesi ile tanı mümkün olmakla birlikte, tanıyı güçlendirme, prognoz belirleme ve tedavi yöntemini seçme amacıyla bazı araştırmalar gerekebilecektir. Test seçerken maliyet-etkinlik oranı gözönüne alınmalı, tanı ve tedavinin yönlendirilmesine katkıda bulunmayacak incelemelerden kaçınılmalıdır. Daha önce Mİ geçirmiş, anjiyografik olarak KAH belirlenmiş veya revaskülarizasyon uygulanmış stabil anginalı kişilerde tutulacak yol, hastalık daha önce bilinmeyenlerden farklı olacaktır.
Stabil anginalı kişilerde başlıca üç diyagnostik strateji izlenebilir.
- Anamnez, fizik muayene ve istirahat EKG ile yetinmek: Hafif anginalı, medikal tedaviye iyi yanıt veren yaşlı hastalar ve, gerekse bile, girişimsel tedaviyi kabul etmeyenlerde izlenecek yoldur.
- Miyokard iskemisi varlığı ve derecesinin fonksiyonel testlerle incelenmesi, fonksiyonel testlerde ciddi bozukluk durumunda koroner anjiyografi uygulanması.
- Anamnez, fizik muayene ve EKG sonrası fonksiyonel test yapmadan koroner anjiyografi yapma: Kararsız angina, erken post MI angina, anjiyoplasti sonrası erken dönemde semptomların tekrarlaması gibi durumlarda tercih edilecek yoldur.
Klinik pratikte 2. yol en sık izlenecek yaklaşımdır.
Egzersiz elektrokardiyografisi fonksiyonel testler içinde duyarlılık ve özgüllüğü en düşüğü olmasına rağmen uygulama kolaylığı ve maliyet etkinlik oranı nedeniyle ilk başvurulacak incelemedir. Fonksiyonel testin tanı değerini, angina tipi, yaş ve cinsiyete göre belirlenen test öncesi hastalık olasılığı etkileyecektir (Tablo 12). Fonksiyonel testlerin tanıya en önemli katkısı test öncesi hastalık olasılığı orta derece (%20-80) kişilerde olacaktır. Örneğin test öncesi KAH olasılığı %46 olan 45 yaşında, atipik anginalı bir erkekte egzersiz testinde saptanacak 1 mm veya daha fazla ST çökmesi olasılığı %64'ün üzerine çıkarırken, negatif egzersiz EKG'si durumunda olasılık %16'ya düşecektir (Tablo 13). Aynı kişiye testin duyarlılığı %90 özgüllüğü %98 olduğunu varsayacağımız MPS uygulanıp test pozitif bulunduğunda hastalık olasılığı %98, negatif bulunduğunda %7 olacaktır. Oysa atipik angina tanımlayan 35 yaşındaki bir kadında KAH olasılığı %4 olup negatif egzersiz EKG'si olasılığı %1'e düşürecek, 1 mm'nin üzerinde ST çökmesi durumunda %15'e çıkaracaktır. Tanı değeri daha yüksek MPS uygulanma durumunda da negatif ve pozitif testlerin prediktif değerleri farklı olmayacaktır. Test öncesi KAH olasılığı yüksek olan; örneğin tipik angina tanımlayan 65 yaşındaki bir erkekte test öncesi KAH olasılığı %94 iken, 1 mm'den fazla ST çökmesi olasılığı %96'ya MPS pozitifliği %99'a çıkaracak, egzersiz EKG veya MPS'nin negatif bulunması durumlarında bile KAH olasılığı sırasıyla %79 ve %58 düzeylerinde kalacaktır.
Tablo 12. Anginalı kişilerde yaş ve cinsiyete göre KAH olasılığı*
Şekil 5. Koroner arter hastalığına yaklaşımda algoritm
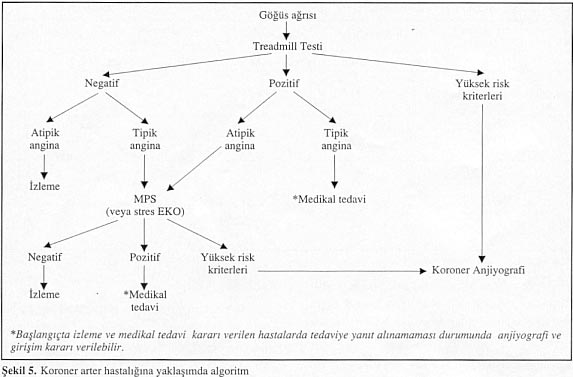
Egzersiz testi öncesi KAH olasılığı düşük (<%25) kişilerde egzersiz toleransı iyi ve iskemi bulgusu yoksa başka bir inceleme gerekmeyecektir. Egzersiz testi sonrası olasılık yüksek (>%80) kişilerde semptomlar ciddi ve medikal tedavi ile kontrol altına alınamıyorsa girişimsel tedavi gerekip gerekmediğine karar verme için koroner anjiyografi endikasyonu vardır. Egzersiz testi sonrası olasılık orta derecede (%20-80) kişilerde ikinci bir fonksiyonel test uygundur. Seçilecek test uygulanma kolaylığı, uygulayıcıların deneyimine göre MPS veya stres ekokardiyografisi olabilir. Ikinci test tedavi seçimine katkıda bulunacaksa uygulanmalı, hafif semptomlu, egzersiz toleransı normal olan hastalarda tanı kesin olmasa bile prognoz iyi olduğundan başka bir teste gerek duyulmamalıdır. Egzersiz EKG'si negatif olan ama ciddi semptomlu kişilerde, ikinci stres testi (MPS veya stres eko) veya koroner anjiyografi gerekli olabilir.
Aşağıdaki durumlarda MPS veya stres ekokardiyografi yararlı olacaktır.
- Tipik angina pektorisli, yeterli egzersiz yapamayan veya sol ventrikül hipertrofisi dal bloku, preeksitasyon gibi nedenlerle egzersiz EKG' si nondiyagnostik kişiler veya ciddi semptomlu, egzersiz EKG' si normal olgular
- Atipik anginalı ve egzersiz EKG'si pozitif kişiler
- Yalancı pozitif EKG olasılığı yüksek kişilerde (genç kadınlar) tipik angina ve pozitif egzersiz EKG varlığında
Koroner anjiyografi: Koroner arter darlığının anatomik önemini göstermede en güvenilir yöntemdir. Buna rağmen otopsi ve intrakoroner ultrason çalışmalarıyla anjiyografi ile darlığın bazan olduğundan daha az olarak değerlendirilebileceği gösterilmiştir. Deneyimli merkezlerde ve deneyimli kişilerce yapıldığında çok düşük (%0,1) mortalite riski taşır. Buna rağmen KAH kuşkusu olan her olguya rutin olarak diyagnostik amaçlı koroner anjiyografi yapılması gerekli değildir. Koroner anjiyografinin düşük mortalite ve morbidite riski, yeni revaskülarizasyon teknikleri, kronik stabil anginalılarda prognozun iyi oluşunun tümü göz önüne alınarak kronik stabil anginada aşağıdaki durumlarda koroner anjiyografi yapılması önerilmektedir (55,56).
- Tedaviye iyi yanıt vermeyen ciddi angina: Kanada Kalp Derneği (CCS) sınıflamasına göre sınıf III angina.
- Miyokard infarktüsü sonrası angina veya düşük iş yükünde iskemi saptanan CCS sınıf l-II angina.
- Dal bloklu kişilerde kronik stabil angina ve MPS'de iskemi
- Aort anevrizması, karotis ve femoral arterlere cerrahi girişim düşünüldüğünde
- Daha önce revaskülarizasyon yapılanlarda ciddi angina
- Ciddi ventriküler aritmiler
- Mesleki nedenlerle (pilot, uzun yol şöforleri gibi) kesin tanı gereği
Koroner anjiyografi ile zaman zaman darlık derecesi olduğundan az görülebilir. İntrakoroner ultrason plak morfolojisini göstermede koroner anjiyografiye ek bilgi sağlayabilir.
Stabil angina pektoris'in tıbbi tedavisi
Tedavinin amacı semptomları gidererek yaşam kalitesini artırma, MI ve ölümleri engelleyerek yaşam süresini uzatma olmalıdır. Yaşam tarzı değişiklikleri ve bazı ilaçlar her iki amaca da hizmet eder. Bazı durumlarda revaskülarizasyon gibi girişimlere ihtiyaç duyulabilir. Aterosklerotik risk faktörlerini araştırma, değiştirilebilir risk faktörlerini değiştirmeye yönelik çabalar ve semptomlar ve prognozu etkileyecek yaşam tarzı değişikliklerini içeren genel tedbirler tedavinin önemli bir bölümüdür. (Bkz ilgili bölüm). Burada kronik stabil anginada antiiskemik tedavi anlatılacaktır.
Antiiskemik İlaçlar: Stabil anginada semptomları gidermeye yönelik başlıca üç grup ilaç kullanılmaktadır: Nitratlar, beta blokerler ve kalsiyum kanal blokerleri. Üç grup ilacın antiiskemik etkinlikleri, iskemide rol oynayan başlıca fizyopatolojik mekanizmaya göre kişiden kişiye değişebilmektedir. Fizik egzersizle olduğu gibi özellikle miyokardın oksijen ihtiyacının arttığı durumlarda ortaya çıkan iskemik atakların önlenmesinde miyokardın oksijen tüketimini (mVO2) azaltıcı ilaçların, miyokarda oksijen sunusunun azaldığı durumlarda koroner vazomotor tonosu azaltanların kullanılması uygundur. Angina oluşumuna her iki durumun da katkısının olduğu durumlarda iki mekanizmaya da etki edecek ilaçların birlikte kullanılması tercih edilmelidir. Ilaç seçiminde antiiskemik ilaçların diğer farmakolojik özellikleri, ilaç etkileşimleri, yan etkileri, kişilerde birlikte bulunan diğer hastalıklar dikkate alınmalıdır.
Nitratlar: Organik nitratlar angina semptomlarının giderilmesinde 100 yılı aşkın süredir kullanılmaktadır. Dilaltı tablet veya spray, oral tablet, transdermal veya I.V kullanılım için hazırlanmış ticari şekilleri mevcuttur.
Nitratların semptomları giderici etkileri venodilatasyon, ard yük azaltma ve koroner dilatasyon yoluyladır. Stabil anginada semptomları azalttığı, egzersiz toleransını arttırdığı gösterilmiştir. ISIS 4 (57) ve GISSI 3 (58) çalışmalarında nitratların AMI sonrası mortalite ve morbidetiyi etkilemediği bildirilmiştir. Kronik stabil anginada nitratlarla yapılan prognoz araştıran uzun süreli bir çalışma henüz yoktur.
Sublingual nitratların etkileri birkaç dakikada başlar, kısa sürelidir; 30-45 dakikada geçer. Bu nedenle stabil anginada yerleri atakların giderilmesi veya angina oluşumuna neden olan aktiviteler öncesi profilaktik kullanımla sınırlıdır. Transdermal veya oral formlar profilaktik kullanım için daha uygundur. Vazospastik anginada, beta blokerlerin kullanılamadığı durumlarda ilk seçenek olabilirler. Tek başına veya kombine tedavide kullanılabilirler. Nitrat toleransı önemli bir sorun olup intermittan tedavi ile kan nitrat düzeylerinin düşük olduğu dönemler sağlama tolerans gelişimini engelleyebilir. Başlıca yan etkileri başağrısıdır. Düşük dozlarla başlayıp dozu giderek arttırma ile bu etki azaltılabilir. Diğer yan etkiler flushing ve senkoptur.
Beta blokerler: Etkilerini daha çok beta1 reseptörleri bloke ederek gösterirler. Nonselektif olanlar ayrıca beta2 reseptörleri de bloke ederler. Selektif beta blokerler de yüksek dozlarda beta2 reseptörlere etki ederler. Beta1 reseptör blokajı ile kalp hızı ve kontraktilite azalması sonucu miyokardın oksijen tüketimi azalır. Gerek selektif, gerek non-selektif beta bloker ilaçlar semptomatik ve sessiz iskemi ataklarını gidermede etkindirler. Ancak stabil angina pektoriste prognoz üzerine etkilerini araştıran geniş kapsamlı bir çalışma henüz yoktur. Beta blokerlerin prognozu iyileştirdiğinin gösterildiği Mİ sonrası çalışmalarda, hastaların önemli bir bölümünü stabil anginalılar oluşturduğundan, Mİ geçirmemişlerde de prognozun beta blokerlerle olumlu yönde etkilenmesi beklenir. Bu nedenle kontrendikasyon olmayan stabil anginalıllarda beta blokerler ilk tercih olmalıdır. Astma, periferik damar hastalığı, insüline bağımlı diyabet durumlarında selektif beta blokerler kullanılmalı ve hastalar yakından izlenmelidir.
Beta blokerlerin başlıca ciddi yan etkileri bradikardi, hipotansiyon, kalp yetersizliği ve bronkospazmdır. Hastalar dikkatle seçilir ve izlenirse, ciddi yan etkiler ender görülür. Yorgunluk, kabus görme, soğuk ekstremite gibi daha hafif yan etkiler çoğukez tedaviyi kesmeyi gerektirmez.
Kalsiyum kanal blokerleri: Etkileri miyokard ve düz adele hücrelerine kalsiyum girişinin inhibisyonu yoluyladır. Kalsiyum kanal blokajıyla oluşan damar genişlemesi ve bazı kalsiyum antagonistlerinin miyokard kontraktilitesini azaltması, mV02 azalmasına neden olur. Koroner arterlerde genişleme, koroner kan akımında artış sağlar
Bütün kalsiyum kanal blokerleri aynı etki mekanizmasına sahip olmakla beraber değişik kalsiyum antagonistleri arasında önemli farmakolojik farklar mevcuttur. Dihidropiridinlerin vazodilatatör yan etkilerinin başlangıcı daha hızlı olup, akut periferik vazodilatasyona bağlı flushing, hipotansiyon, postüral senkop, başağrısı gibi yan etkiler daha fazladır. Hızlı vazodilatasyona bağlı refleks sempatik stimulasyon kalp hızı artmasına yol açar. Amlodipin gibi yeni jenerasyon dihidropiridinler, nifedipin GIT formülleri farklı farmakokinetik özelliklere sahiptirler. Etkileri daha yavaş başlayıp daha uzun sürdüğünden vazodilatatör yan etkileri kısa etkili nifedipininkinden daha azdır. Verapamil negatif inotropik ve A-V düğümde iletiyi azaltıcı etkilere sahiptir. Diltiazemin etkileri verapamile benzer. Ancak sol ventrikül fonksiyonu ve A-V düğüm iletisine etkileri daha hafiftir.
Kalsiyum kanal blokerleri anginal semptomları gidermede yararlı olmakla birlikte prognoz üzerine etkileri yönünden tartışmalar mevcuttur. Verapamil ve diltiazemin AMİ'nde reinfarktüsü azalttığı bildirilmiştir. Ancak mortaliteyi azalttıkları gösterilememiştir. Aksine kısa etkili nifedipinin AMİ'nde mortaliteyi artırdığı bildirilmiştir. Bu nedenlerle kalsiyum kanal blokerleri angina tedavisinde özellikle vazospastik anginada tercih edilmeli veya beta blokerlerin kontrendike olduğu veya yetersiz kaldığı durumlarda kullanılmalıdır. Kalp yetersizliğinde kullanmaktan kaçınılmalıdır.
Diğer antiiskemik ajanlar: Antiiskemik etkileri gösterilen molsidomin ve nicorandil gibi ilaçlar henüz ülkemizde yoktur. Hücresel düzeyde etkili bir metabolik ajan olan trimetazidinin gerek tek başına gerek kombine tedavide antiiskemik etkinliği gösterilmiştir. Prognoz üzerine etkisinin araştırıldığı bir çalışma henüz yoktur.
Kombinasyon tedavisi: Birçok çalışmada beta blokerlerin uzun etkili nitratlar veya kalsiyum antagonistleri ile birlikte kullanıldığında semptomları gidermede daha etkin olduğu gösterilmiştir (59). Ayrıca uygun kombinasyonla bir grup ilacın istenmeyen etkisi diğer ilaçla ortadan kaldırılabilir. Bu nedenle monoterapi ile semptomların kontrol edilemediği durumlarda iki grup ilaç kombine edilmelidir. Optimal dozlar kullanılırsa üçüncü grup ilaç çoğukez gereksiz olup bazan zararlı olabileceği de bildirilmiştir.
Nitrat + beta bloker: Primer olarak periferik vazodilatasyonla etki eden nitratlar ile başlıca etkilerini kalp hızı ve kontraktiliteyi azaltarak gösteren beta blokerlerin birlikte kullanımları kombine tedavide ilk seçenektir. Sinerjik terapötik etkileri yanında birbirlerinin istenmeyen etkilerini de giderirler. Nitratlara bağlı vazodilatasyonun yapabileceği refleks taşikardi beta blokerlerle kaldırılabilir. Beta blokerlerin periferik damar direncini artırıcı etkileri de nitratların vazodilatatör etkisiyle engellenebilir. Toleransı engelleme amacıyla nitratların intermittan verilmesi nedeniyle nitratsız dönemlerdeki iskemi ve, sabahın erken saatlerindeki ciddi kardiyak olay riski de, beta bloker ilavesiyle önlenebilir.
Beta bloker + kalsiyum kanal blokeri: Verapamil, diltiazem gibi kalsiyum antagonistleri miyokard kontraksiyonu ve A-V iletiye etkileri nedeniyle zorunlu olmadıkça beta blokerlerle birlikte kullanılmamalıdır. Nifedipinin değişik beta blokerlerle, amlodipinin de atenolol ile kullanıldığında etkinlik ve güvenilirlikleri gösterilmiştir. Bu nedenlerle kombinasyonda dihidropiridin grubu kalsiyum antagonistleri, özellikle yavaş salınımlı formlar seçilmelidir.
Nitrat + kalsiyum kanal blokeri: Her iki grubun da başlıca etkileri vazodilatasyonla olmasına rağmen primer olarak venodilatasyon yapan nitratlar ile arter genişletici etkileri ön planda olan kalsiyum antagonistlerinin birlikte kullanılmaları mantıklıdır. Ancak refleks taşikardiden kaçınmak için dihidropiridinler yerine verapamil veya diltiazem seçilmesi daha uygundur.
Antianginal İlaç Seçimi
Stabil anginalı tüm hastalara ağrı olduğunda veya ağrıya neden olacak aktiviteler öncesinde profilaktik olarak kullanılmak üzere sublingual nitrat önerilmelidir.
Angina profilaksisi için ilaç verilirken altta yatan fizyopatoloji, sol ventrikül fonksiyonu ve diğer hastalıklar gözönüne alınmalıdır. Efor anginası veya eski Mİ varsa, ayrıca migrenli hastalarda kontrendikasyon yoksa ilk tercih beta bloker olmalıdır. Beta bloker kontrendikasyonu varsa ve sol ventrikül fonksiyon bozukluğu yoksa verapamil veya diltiazem ile başlanabilir. Sol ventrikül fonksiyon bozukluğunda ilk tercih nitratlar olmalıdır. Uzun etkili dihidropiridinler ve beta blokerler hastalar yakından izlenerek verilebilir. Astma ve periferik damar hastalarında uzun etkili nitrat veya kalsiyum kanal blokeri seçilebilir. Bunların tolere edilemediği durumlarda, yakından izleme koşuluyla selektif beta blokerler verilebilir. Bir ilacın etkisiz olduğunu düşünüp kombine tedaviye geçmeden önce optimal dozlara çıkmaya çalışılmalıdır. Kombine tedavide ilk seçenek nitrat beta bloker kombinasyonudur.
Stabil angina pektorisli hastaların çoğunda medikal tedaviyle semptomlar giderilip yaşam kalitesi düzeltilebilir, yaşam süresi uzatılabilir (60,61). Ancak optimal medikal tedaviyle semptomlu kişilerde veya yukarıda bildirilen endikasyonlarla yapılan koroner anjiyografi sonrası yüksek riskli anatomi saptanan kişilerde, anatomik lezyona uygun PTKA veya koroner baypas girişimi düşünülmelidir.
Optimal medikal tedavi için gerekli ilaç dozları kişiden kişiye değişmektedir. Çalışmalarda etkin olduğu gösterilen dozlara klinik pratikte çoğukez çıkılamamaktadır. Ülkemizde de hastaların önemli bölümünün bu dozları tolere etmediği gözlenmektedir. Ideal olanı semptomlar kontrol edilinceye kadar doz titrasyonu yapıp tolere edilebilen en yüksek dozlara çıkmaktır. Beta bloker kullananlarda aşırı yorgunluk, letarji olmadıkça istirahat kalp hızının 60'ın altına düşmesi doz azaltılmasına neden olmamalıdır.
Altgruplarda Yaklaşım
Kadında: Menopoz öncesinde kadında KAH prevalansı düşüktür. Genç kadınlarda angina semptomları atipik olup, yalancı pozitif egzersiz EKG'si de sıktır. Bu bilgiler nedeniyle angina tanımlayan genç kadınlarda çoğukez egzersiz EKG yapılma gereği duyulmayabilmektedir. Diğer taraftan kadında Mİ'nin morbidite ve mortalitesi yüksektir. Buna dayanarak egzersiz EKG'si pozitif anginalı her kadına koroner anjiyografi uygulanması durumunda, normal koronerli kadın sayısı erkeklerden 5-6 kere daha fazla bulunmaktadır. Anginalı kadında KAH tanısında fiyat etkinlik oranı en yüksek yaklaşım her olguya egzersiz elektrokardiyografisi yapmak, pozitif bulunanlarda MPS veya stres ekokardiyografisi uygulamaktır. Egzersiz EKG veya perfüzyon sintigrafisi normal bulunanlarda, KAH bulunsa dahi, prognoz iyi olduğundan koroner anjiyografiye gerek duyulmamalıdır. Kadında koroner anjiyografi endikasyonu, medikal tedavi veya girişim tedavisi yönünden erkeklerden farklı bir yaklaşım için bir neden yoktur (62).
X Sendromu: Anginaya benzer göğüs ağrısı tanımlayan egzersiz EKG'lerinde iskemi bulgusu saptanıp, koroner anjiyografileri normal bulunan hastalar için X sendromu terimi kullanılır. X sendromlu olgularda medikal tedaviye iyi yanıt alınmaz. Ancak prognoz iyidir. Vakaların bir bölümünde koroner vazodilatatör rezervin azaldığı gösterilmiştir. Bunlarda nitratlar ve kalsiyum kanal blokerlerinden daha çok semptomatik yarar sağlanabilir. Olguların çoğu menopoz sonrası kadınlar olduğundan, hormon replasman tedavisinin de yararı olabilir. Semptomlar kontrol altına alınamazsa da, prognozun iyi olduğu hastalara anlatılmalıdır. Anksiyetenin giderilmesi de yaşam kalitesini artıracaktır.
Yaşlıda: Koroner arter hastalığı 75 yaşın üzerindekilerde daha yaygın ve ciddidir. Sol ana koroner darlığı ve 3 damar hastalığı, kötü sol ventrikül fonksiyonu da yaşlılarda daha sıktır. Sedanter yaşam tarzı veya ortopedik nedenlerle günlük aktiviteler kısıtlandığından angina semptomlarının tanıya yardımı azdır. Istirahatte EKG değişikliklerinin sık oluşu egzersiz EKG'sinin tanı değerini de kısıtlamaktadır. Bu nedenlerle yaşlılarda tanı için farmakolojik ajanlarla MPS veya stres ekokardiyografisine daha çok ihtiyaç duyulmaktadır. Ancak istirahatte EKG değişiklikleri olmayan ve egzersiz yapabilenlerde yine ilk fonksiyonel inceleme egzersiz EKG olmalıdır.
Yaşlılarda gerek medikal, gerek girişimsel tedavilerle elde edilen yararın gençlerden farklı olmadığı gösterilmiştir. Bu nedenlerle yaşlılarda tedavi yöntemi seçiminde fark gözetilmemelidir. Ancak ilaç tedavisi sırasında yaşlılarda ilaçların eliminasyonu ve birlikte bulunan hastalıklar gözönüne alınarak doz ayarlanması yapılmasına dikkat edilmelidir.
Kaynak: http://www.tkd.org.tr/kilavuz/k06/47429.htm?wbnum=1304